 Hộp 1 lọ 1.5g
Hộp 1 lọ 1.5g Hộp 1 lọ
Hộp 1 lọ Hộp 1 lọ 1.5g
Hộp 1 lọ 1.5g Hộp 10 ống x 1g
Hộp 10 ống x 1g Hộp 10 vỉ x 10 viên
Hộp 10 vỉ x 10 viên Hộp 10 vỉ x 10 viên
Hộp 10 vỉ x 10 viên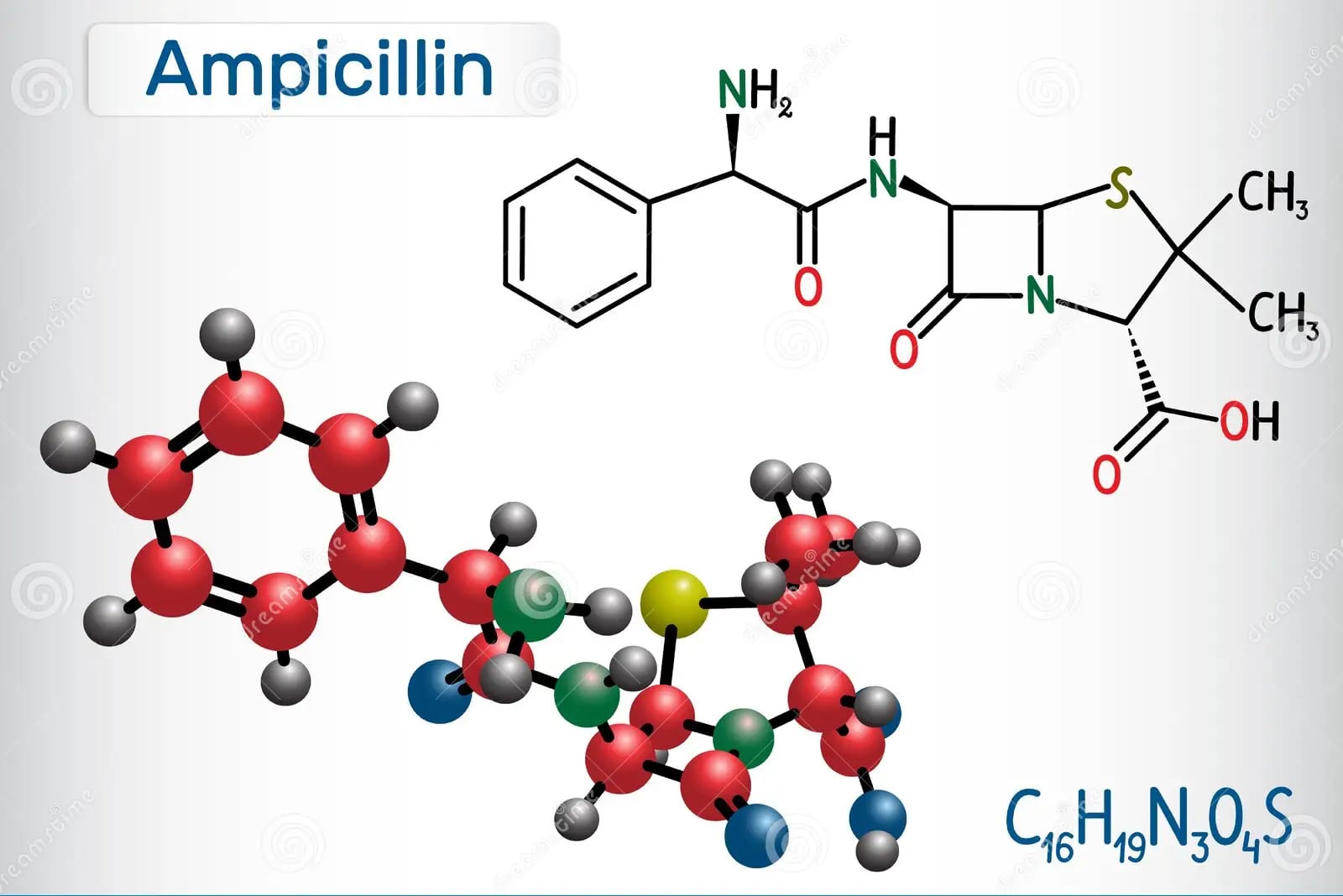
Tìm hiểu chi tiết về Ampicillin – kháng sinh nhóm penicillin: cơ chế diệt khuẩn, chỉ định điều trị, liều dùng chuẩn, tác dụng phụ và lưu ý quan trọng khi sử dụng. Thông tin chuẩn y khoa từ WHO, CDC và các nghiên cứu quốc tế.
Ampicillin là kháng sinh thuộc nhóm penicillin phổ rộng, được tổng hợp lần đầu vào năm 1961. Hoạt chất này có khả năng tiêu diệt cả vi khuẩn Gram-dương (như Streptococcus, Staphylococcus) và một số vi khuẩn Gram-âm (như E. coli, Salmonella).
Đặc điểm nổi bật:
Công thức hóa học: C16H19N3O4S.
Cơ chế tác dụng: Ức chế tổng hợp thành tế bào vi khuẩn bằng cách gắn vào protein liên kết penicillin (PBP), gây ly giải tế bào.
Dạng bào chế: Viên nén, dung dịch tiêm, thuốc bột pha hỗn dịch.
Ampicillin được sử dụng trong các trường hợp nhiễm khuẩn sau:
Nhiễm khuẩn hô hấp: Viêm phổi, viêm phế quản do Haemophilus influenzae.
Nhiễm khuẩn tiết niệu: Viêm bàng quang, viêm thận – bể thận.
Nhiễm khuẩn đường tiêu hóa: Thương hàn, kiết lỵ do Salmonella, Shigella.
Nhiễm khuẩn màng não: Viêm màng não do Listeria monocytogenes (kết hợp với aminoglycoside).
Dự phòng nhiễm khuẩn: Trước phẫu thuật đường ruột hoặc tim mạch.
Lưu ý: Ampicillin không hiệu quả với vi khuẩn tiết beta-lactamase như Staphylococcus aureus kháng methicillin (MRSA).
Liều lượng Ampicillin phụ thuộc vào độ tuổi, cân nặng và mức độ nhiễm khuẩn:
Nhiễm khuẩn nhẹ: 250–500 mg uống mỗi 6 giờ.
Nhiễm khuẩn nặng: 1–2 g tiêm tĩnh mạch mỗi 4–6 giờ.
Liều tiêu chuẩn: 25–100 mg/kg/ngày, chia 4 lần.
Viêm màng não: 200–400 mg/kg/ngày tiêm tĩnh mạch.
An toàn nhóm B theo FDA, nhưng cần thận trọng và chỉ dùng khi thật sự cần thiết.
Cách dùng:
Uống: Dùng lúc đói (trước bữa ăn 1 giờ hoặc sau ăn 2 giờ) để tăng hấp thu.
Tiêm tĩnh mạch: Pha loãng với NaCl 0.9%, truyền trong 15–30 phút.
Ampicillin có thể gây các phản ứng bất lợi sau:
Dị ứng: Phát ban, mề đay, sốc phản vệ (hiếm) – ngừng thuốc ngay và dùng epinephrine.
Tiêu hóa: Buồn nôn, tiêu chảy, viêm đại tràng giả mạc (do Clostridium difficile).
Huyết học: Giảm bạch cầu, thiếu máu bất sản.
Gan thận: Tăng men gan, viêm ống thận cấp.
Xử trí:
Ngừng thuốc nếu xuất hiện triệu chứng nghiêm trọng.
Bù nước điện giải khi tiêu chảy nặng.
Dùng vancomycin hoặc metronidazole cho viêm đại tràng giả mạc.
Probenecid: Làm chậm đào thải Ampicillin, tăng nguy cơ độc tính.
Thuốc tránh thai: Giảm hiệu quả ngừa thai do ảnh hưởng hệ vi khuẩn đường ruột.
Warfarin: Tăng nguy cơ xuất huyết.
Dị ứng penicillin hoặc cephalosporin.
Suy gan nặng, viêm thận cấp.
Bệnh bạch cầu đơn nhân nhiễm khuẩn (gây phát ban nặng).
Tình trạng kháng Ampicillin ngày càng gia tăng do lạm dụng thuốc. Một số chủng vi khuẩn như E. coli và Klebsiella đã phát triển enzyme beta-lactamase phá hủy cấu trúc thuốc.
Giải pháp:
Kết hợp chất ức chế beta-lactamase: Như sulbactam (Ampicillin/sulbactam) để mở rộng phổ kháng khuẩn.
Sử dụng đúng liệu trình: Tránh ngừng thuốc sớm hoặc tự ý tăng liều.
Cấy vi khuẩn và làm kháng sinh đồ: Trước khi chỉ định Ampicillin cho nhiễm trùng nặng.
Giá tham khảo: 50.000–150.000 VND/hộp (tùy hàm lượng và nhà sản xuất).
Biệt dược: Ampix, Ampi, Totapen (kết hợp với sulbactam).
Ampicillin là kháng sinh quan trọng trong điều trị nhiễm khuẩn đa dạng, nhưng việc sử dụng cần tuân thủ nghiêm ngặt chỉ định và liều lượng để tránh kháng thuốc. Kết hợp giữa kiến thức y khoa và thực hành lâm sàng, Ampicillin vẫn là lựa chọn hiệu quả khi được dùng đúng cách.

